Бурсит - это воспаление синовиальной околосуставной сумки. Бурсит может возникнуть в области любых суставов человеческого организма, от самых маленьких до самых крупных, частично или полностью ограничивая движение в них.
Это состояние - защитная реакция организма, который пытается уберечь травмированную выстилку околосуставной сумки от дальнейшего разрушения. Действительно, покой необходим для излечения от бурсита, ведь иногда (например, при травме), он дает суставу время зажить и восстановиться, а с ним уходит и воспаление. Но острый бурсит способен нанести невосполнимый ущерб суставу, а при отсутствии лечения может привести к загноению, распространению инфекции по всему организму и стойкому ограничению подвижности сустава.
Как и большинство болезней, бурсит прекрасно поддается полному излечению на ранних стадиях. Но как вовремя распознать его? Как лечить бурсит? Мы расскажем, кто находится в группе риска, как предотвратить болезнь и как избежать осложнений.

Бурсит – заболевание, при котором воспаляются суставы
Причины бурсита
К числу ведущих триггеров (пусковых факторов) бурсита относится травма или перегрузка, попадание инфекции или образование метаболических кристаллов при некоторых хронических заболеваниях.
Спровоцировать воспаление может, в том числе:
-
даже незначительное повреждение мягких тканей в околосуставной области (порез, ушиб, ссадина, растяжение мышц, связок или сухожилий);
-
воспалительный процесс рядом с суставом - например, в подкожной клетчатке (флегмона), эпидермисе (карбункул, фурункул), костномозговом канале (остеомиелит);
-
генерализованная или очаговая хроническая инфекция (например, тонзиллит, кариес, назофарингит, мочеполовые, кишечные, респираторные инфекции, гноеродные процессы, протекающие в любом органе;
-
отложение кристаллов в суставной сумке (например, мочевой кислоты - при подагре);
-
монотонные статические и динамические физические нагрузки любой интенсивности (от переноски грузов до работы с виброинструментом, изнурительной работы по дому или продолжительного стояния);
-
физические перегрузки и несоблюдение техники безопасности при выполнении спортивных упражнений;
-
неблагоприятные условия труда (например, необходимость подолгу держать руки над головой ставит маляров в группу риска развития бурсит плечевого сустава);
-
избыточный вес;
-
хронические заболевания, связанные с нарушением метаболизма (сахарный диабет, хронический алкоголизм, подагра, ожирение, СПИД, болезни печени и почек);
-
аутоиммунные заболевания (ревматоидный артрит, псориатический артрит);
-
воздействие температурных факторов (например, перегрев или переохлаждение);
-
бурситы, а также другие заболевания опорно-двигательной системы в анамнезе.
В группе риска находятся:
-
спортсмены (велосипедисты, паркурщики, гольфисты, гимнасты) и лица, занимающиеся тяжелым физическим трудом;
-
лица, зараженные стафилококком, стрептококком, гонококком, пневмококком, больные туберкулезом или бруцеллезом, а также другими инфекциями, имеющими хроническое течение;
-
пациенты, перенесшие инфекционные болезни или имеющие ослабленный иммунитет по другим причинам;
- лица преклонного возраста.
Классификация болезни бурсит
Так, бурситы принято подразделять по:
-
специфике течения (острые, подострые, хронические или рецидивирующие);
-
возбудителю (специфические или неспецифические инфекции, воспаление без инфекционного возбудителя), а также происхождению (первичные или вторичные бурситы);
-
типу экссудата (серозный, гнойный, геморрагический)
-
локализации.
Бурситы с внезапным дебютом и острым течением при раннем начале терапии поддаются полному излечению. Если визит к врачу постоянно откладывался или его рекомендации не соблюдались, наиболее вероятен переход в хроническую форму - при этом бурсит длится несколько месяцев, а впоследствии рецидивирует, появляются неустранимые последствия.
Как первичная форма бурсит возникает при прямом повреждении околосуставной сумки или локальном занесении инфекции. Вторичный - как следствие другого хронического заболевания. Тип экссудата можно определить только после взятия пробы - на ее основании и будет подбираться лечение.
Симптомы бурсита
Острый бурсит обычно начинается внезапно и сопровождается:
-
резкой болью, которая усиливается при движениях, может проявляться в любое время суток;
-
болезненностью и гиперчувствительностью кожи над суставом;
-
ограничением подвижности;
-
гиперемией и отечностью кожных покровов над суставом;
-
локальным или общим повышением температуры;
-
ослаблением мышц;
-
при пальпации сустава можно обнаружить нежесткое уплотнение, наполненное жидкостью, которое напоминает на ощупь воздушный шарик, налитый водой;
Чаще всего симптомы бурсита появляются в плечевых, коленных, локтевых и голеностопных суставах, а также сочленениях в области пяточного сухожилия. Симптомы и лечение бурсита зависят от интенсивности воспаления. Если его не лечить, повышение температуры тела может достичь отметки 40°С вследствие гнойного процесса. На этом этапе высока вероятность осложнений - например, загноения подкожно-жировой клетчатки.
Симптомами бурсита в хроническом течении является то, что:
-
боль становится умеренной, терпимой или отсутствует вовсе;
-
налитое уплотнение под кожей сохраняется в течение длительного времени;
-
движения менее скованны или ограничение их амплитуды отсутствует вовсе.
Для рецидивирующего процесса характерна комбинация всех симптомов бурсита: хроническое течение периодически перемежается с обострениями симптоматики.
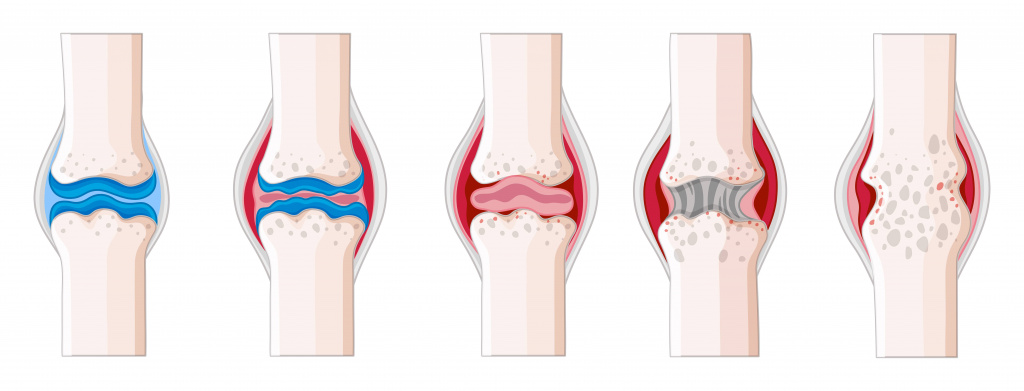
Накопление жидкости в суставной полости – распространённый симптом Бурсита
Диагностика бурсита
Некоторые специалисты диагностируют бурсит только на основании опроса и физического осмотра пациента. Во время устного сбора данных врач уточняет наличие травм, заболеваний, недавно перенесенных инфекций, перегрузок, а также конкретные симптомы бурсита и перечень принимаемых лекарств (некоторые средства для разжижения крови могут вызывать кровоизлияние в сустав).
Однако для уверенной дифференциации болезни бурсит от синовита и других схожих патологий врач может назначить стандартные процедуры: рентгенологическое исследование или УЗИ пораженного сустава. Если клиническая картина смазана (например, хроническим течением болезни, приемом противовоспалительных препаратов и анальгетиков, сопутствующими заболеваниями), могут понадобиться дополнительные исследования. Реже назначают компьютерную или магнитно-резонансную томографию больного сочленения.
Чтобы установить причины развития бурсита, может потребоваться:
- биохимическое исследование крови и мочи;
- серологические анализы на наличие антител к инфекциям;
- исследование биоматериала методом ПЦР для определения возбудителя;
- пункция (забор жидкости) суставной сумки для уточнения микроорганизмов, задействованных в воспалительном процессе, а также их чувствительности к антибактериальным средствам.
Комбинация различных методов исследования позволяет исключить неточную постановку диагноза и помогает врачу достоверно определить как лечить бурсит.
Лечение бурсита
В большинстве случаев бурсит требует консервативного лечения в течение 2-5 недель; хирургическое вмешательство показано только в особо запущенных случаях или при развитии гнойного бурсита.
Помимо приема медикаментов в соответствии с рекомендациями врача, больному рекомендованы физиотерапевтические процедуры для купирования воспаления, а также полный покой. Чтобы разгрузить сустав можно использовать гипсовые лонгеты или вспомогательные приспособления для ходьбы.
При несильном воспалительном процессе лечение бурсита проводится на дому и включает соблюдение покоя с ношением эластичной повязки, накладывание компрессов с противоотечными и противовоспалительными составами.
До посещения ортопеда или ревматолога можно использовать ледяной компресс для снятия отека и болезненности или охлаждающие мази - как временную меру для облегчения симптомов бурсита. С этой целью лед прикладывают к больному суставу на 5-15 минут каждые 4-6 часов.
Хирургическое лечение бурсита
В случаях, когда уплотнение над суставом слишком велико и процесс его рассасывания займет слишком много времени, врач может принять решение о проведении малоинвазивной операции - пункции или дренирования для оттока лишней жидкости. Пункция может сочетаться с артроскопическим лаважем - процедурой, при которой в сумку вводят дезинфицирующие растворы, а затем выводят их обратно и совершают внутрисуставную инъекцию стероидного противовоспалительного препарата.
Также хирургическое лечение бурсита показано при нагноениях в полости околосуставной сумки, образовании спаек, которые мешают нормальной подвижности в сочленении. При тяжелом гнойном воспалении и оседании большого количества кристаллов на выстилке сумки может понадобиться вскрытие полости сумки. Она проводится через небольшой разрез (до 1 см) с удалением отмерших тканей, метаболитов, отложений кальция на сухожилиях и других чужеродных объектов, что позволяет быстро и надежно облегчить состояние пациента даже при тяжелых острых и хронических бурситах.
При флегмоне, свищах, а также когда консервативное лечение бурсита оказалось неэффективно, проводится иссечение тканей - бурсэктомия.
Как правило, болевые ощущения проходят сразу после операции, подвижность в суставе восстанавливается через несколько дней, а снятие швов проводится через 10 дней после проведения вмешательства.
Физиотерапия в лечении бурсита
Физиотерапия при лечении бурсита показана в тех случаях, когда лекарств оказывается недостаточно для быстрого и полноценного купирования воспалительного ответа. Физиотерапевтические методики для лечения бурсита суставов позволяют нормализовать процесс обмена веществ в затронутых тканях, снимают отек и болевой синдром, воздействуют на воспаленный участок на клеточном уровне. Они усиливают действие лекарств и помогают добиться безмедикаментозной ремиссии при хроническом течении бурсита. Наиболее эффективны следующие процедуры:
- магнитотерапия;
- ударно-волновая терапия;
- бальнеотерапия;
- криотерапия;
- лекарственный электрофорез (обычно - с новокаином);
- УФ-облучение;
- парафиновые аппликации, озокерит;
- кинезиотерапия (только в ремиссии);
- массаж (только в ремиссии).
Они позволяют восстановить подвижность в суставе и предупредить рецидивы и осложнения.
Физиотерапия в лечении бурсита
Физиотерапия при лечении бурсита показана в тех случаях, когда лекарств оказывается недостаточно для быстрого и полноценного купирования воспалительного ответа. Физиотерапевтические методики для лечения бурсита суставов позволяют нормализовать процесс обмена веществ в затронутых тканях, снимают отек и болевой синдром, воздействуют на воспаленный участок на клеточном уровне. Они усиливают действие лекарств и помогают добиться безмедикаментозной ремиссии при хроническом течении бурсита. Наиболее эффективны следующие процедуры:
• магнитотерапия;
• ударно-волновая терапия;
• бальнеотерапия;
• криотерапия;
• лекарственный электрофорез (обычно - с новокаином);
• УФ-облучение;
• парафиновые аппликации, озокерит;
• кинезиотерапия (только в ремиссии);
• массаж (только в ремиссии).
Они позволяют восстановить подвижность в суставе и предупредить рецидивы и осложнения.
ЛФК в лечении бурсита
Лечебная гимнастика при бурсите показана сугубо как средство реабилитации и предотвращения рецидивов. Строго воспрещается выполнять какие-либо упражнения во время обострения болезни. Наличие или отсутствие воспаления должен устанавливать врач - травматолог, ортопед.
Выбор упражнений для лечения бурсита обусловлен в первую очередь локализацией заболевания в конкретном суставе, наличием осложнений и целью выполнения гимнастики. Как правило, применяются стандартные комплексы упражнений для восстановления подвижности в суставе. Условно упражнения в них можно сгруппировать таким образом:
- мягкое растягивание мышц и разгибание сустава вручную;
- сгибание-разгибание сочленения;
- вращение в суставе;
- общее укрепление мышц конечности (например, подъемы);
- преодоление дополнительного сопротивления при сгибании-разгибании.
Нагрузку при выполнении упражнений нужно наращивать постепенно. При появлении малейших болевых ощущений в суставе выполнение зарядки необходимо немедленно прекратить!

Лечебная гимнастика-средство реабилитации после болезни
Медикаментозное лечение бурсита
Выбор лекарств от бурсита зависит от результатов анализа синовиальной жидкости. Если ее состав нормальный, не содержит лейкоциты и инфекционные возбудители, проводится противовоспалительная терапия с нестероидными и стероидными препаратами. Если анализ выявляет инфекционные агенты, на основание антибиотикограммы составляется индивидуальная программа противомикробного лечения.
Противовоспалительные средства
В качестве основных лекарств от бурсита применяются нестероидные противовоспалительные препараты. При слабом течении воспалительного процесса НПВП назначают местно, в остальных случаях - системно (в виде таблеток или инъекций) или в комбинации друг с другом.
Тяжелый воспалительный процесс, который сопровождается сильной болью и не поддается купированию нестероидными препаратами, требует применения гормональных средств - глюкокортикоидов (ГК). Их, как правило, вводят непосредственно в околосуставную сумку после ее промывания.
Если воспалительный процесс отступает перед лекарствами, врачи прогнозируют успешное излечение без ограничения подвижности в дальнейшем.
Как НПВП, так и ГК имеют побочные эффекты, поэтому перед их использованием необходимо обратиться к врачу за индивидуальным назначением. Не используйте НПВП при эрозивных и воспалительных поражениях слизистых желудка и кишечника.
При бурсите применяются следующие НПВС: Напроксен, Мелоксикам, Нимесил и другие.
А также ГК: Дипроспан, Триамцинолон и другие.
Противомикробные средства и антибиотики
До проведения серологического исследования или ПЦР врач может назначит антибиотики широкого спектра. Если больной страдает от последствий специфической инфекции, врач выбирает лекарство от бурсита, наиболее эффективное против данного возбудителя.
Хондропротекторы
В качестве профилактического средства, а также при повреждениях синовиальной сумки рекомендуется прием хондропротективных средств - препаратов глюкозамин и хондроитин сульфата. Они помогают восстановить поврежденную хрящевую ткань, укрепляют связки и сухожилия, делают бурсу более устойчивой к нагрузкам. Это единственная группа препаратов, которая улучшает архитектуру суставов, способствует заживлению эрозивных очагов без образования спаек, которые ухудшают подвижность в пораженном бурситом сочленении.
Особенно важно принимать хондропротекторы при хроническом или рецидивирующем течении бурсита, а также при тяжелом течении с гнойными осложнениями.
Длительный прием хондропротекторов улучшает качество синовиальной жидкости, которая является источником питательных веществ для всего сустава, помогает достичь ремиссии без применения НПВС и ГК и без побочных эффектов.
Хондропротекторы выпускают в форме капсул, таблеток, инъекцией и мазей. Особым удобством в применении отличается препарат Артракам в саше, обладающий приятным сладковато-лимонным вкусом - его можно развести в воде, при этом биодоступность глюкозамина достигает 90-95%. Пакетик с суточной дозой удобно брать с собой на работу.
Существует несколько видов медикаментозного лечения бурсита
Охлаждающие и противовоспалительные мази
При легком течении болезни наружных средств - гелей, кремов, мазей - порой бывает достаточно для излечения. В остальных случаях они являются вспомогательной мерой, которая облегчает дискомфорт в суставе для пациента, уменьшает болевой синдром и отек. В большинстве случаев препараты для внешнего применения обеспечивают лишь симптоматический эффект и не решают проблему.
Мази при бурсите: Индометацин, Диклофенак, Ибупрофен,Вольтарен, Долобене и другие.
При наличии кровоизлияний и гематом возможно применение Гепариновой мази.
Профилактика при бурсите
К числу основных превентивных мер для профилактики бурсита относится:
- Регулярные и умеренные физические нагрузки. Они помогают укрепить мышцы, связки и сухожилия. Тем самым разгружая суставы и защищая их при случайных травмах.
- Ношение бандажей и других стабилизирующих ортезов, которые предупреждают травматизацию суставов во время профессиональной деятельность или работы по дому.
- Своевременное лечение метаболических и инфекционных заболеваний под наблюдением лечащего врача. Очень важно, чтобы антибиотики были подобраны корректно, а курс длился достаточно - в противном случае воспалительный процесс может перейти в хроническую форму, а у возбудителей заболевания сформируется устойчивость к лекарствам. Вовремя лечите кариес, ангину и другие болезни.
- Исправление осанки или посильное укрепление мышечного корсета. Это позволяет перераспределить нагрузку с суставов нижних конечностей.
- Правильная организация рабочего места, ношение удобной одежды и обуви по погоде (избегайте переохлаждения!).
- Прием хондропротекторов (например, препарата Артракам) - ежегодно, курсом от 3 до 6 месяцев.
- Снижение массы тела и правильное питание.
Старайтесь соблюдайте средиземноморскую диету. При наличии сахарного диабета, подагры, заболеваний внутренних органов может потребоваться особая диета, проконсультируйтесь с доктором.
При отсутствии противопоказаний не забывайте выпивать не менее 2 л чистой воды в сутки.
Берегите себя!
СТАТЬЯ НОСИТ ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СО СПЕЦИАЛИСТОМ.



заполнения